Zdravlje
Zdravlje nije samo odsustvo bolesti već i potpuno fizičko, psihičko i društveno blagostanje. Na ovaj način je Svetska zdravstvena organizacija definisala zdravlje, a poslednjih godina definicija je proširena da bi uključila sposobnost da se vodi „društveno i ekonomski produktivan život“.[1]
Po negativnoj definiciji, zdravlje predstavlja odsustvo bolesti. Kod svih organizama, zdravlje je vid homeostaze u stanju balansa sa unosom i iznosom energije i stvari u ekvilibrijumu (koji dozvoljava rast).
Neki od uslova zdravlja su uravnotežena ishrana, redovna telesna aktivnost i higijena, kao i stabilne porodične i društvene okolnosti.
| Zdravstveno stanje | Oznaka | Psihološka dimenzija | Fizička dimenzija | Socijalna dimenzija |
|---|---|---|---|---|
| 1 | Normalno zdrav | Zdrav | Zdrav | Zdrav |
| 2 | Pesimističan | Bolestan | Zdrav | Zdrav |
| 3 | Socijalno bolestan | Zdrav | Zdrav | Bolestan |
| 4 | Hipohondar | Bolestan | Zdrav | Bolestan |
| 5 | Fizi?ki bolestan | Zdrav | Bolestan | Zdrav |
| 6 | Mučenik | Bolestan | Bolestan | Zdrav |
| 7 | Optimista | Zdrav | Bolestan | Bolestan |
| 8 | Ozbiljno bolestan | Bolestan | Bolestan | Bolestan |
Sociologija zdravlja i bolesti
Sociologija zdravlja i bolesti ispituje međusobna delovanja društva i zdravlja. Predmet proučavanja ove sociološke discipline je uticaj socijalnog života na stopu morbiditeta i mortaliteta i obrnuto..[1] Ova oblast sociologije se razlikuje od medicinske sociologije po tome što ona razmatra zdravlje i bolest povezano sa sociološkim institucijama kao što su porodica, posao, škola… Istovremeno, ona proučava sociološku patologiju (uzroci oboljenja), razloge za traženje odeđene vrste medicinske pomoći i odobravanje ili neodbravanje medicinskog režima.[2]
Zdravlje i nedostatak zdravlja su nekada bili pripisivani samo biološkim odnosno prirodnim uslovima. Sociolozi su onda demonstrirali da je širenje jedne bolesti povezano sa socijalno-ekonomskim statusom individue, etičkim tradicijama ili ubeđenjima, kao i drugim kulturološkim faktorima. Tamo gde medicinska istraživanja skupljaju podatke o bolestima, sociološka perspektiva pruža uvid o eksternim faktorima koji su uticali na obolele da se razbole.[3]
Ova tema zahteva globalni pristup analizi, jer uticaj socijalnih faktora varira u različitim delovima sveta, što se pokazuje najvećim i najopasnijim bolestima svakog kontinenta. Ove bolesti su sociološki ispitane i upoređene na osnovu tradicionalne medicine, ekonomije, religije i kulture, koje su specifične za određeni region. Virus HIV-a je oboljenje koje pogađa ceo svet, a koje je u nekim delovima ekstremno problematično, dok u drugim oboleva mali deo populacije. Sociološki faktori mogu da pomognu u objašnjavanju ovog nepoklapanja.[4]
Postoje očigledne razlike u shvatanju pojma zdravlja ili bolesti u društvima kroz vreme, kao i u različitim tipovima društva. Sa istorijske tačke gledišta, broj umrlih se vremenom smanjivao u industrijskim zemljama i očekivani životni vek naglo je rastao u razvijenim društvima. Obrasci po kojima su tekle globalne promene u zdravlju stvorili su ogromnu potrebu za istraživanje i shvatanje upravo kroz sociologiju zdravlja i bolesti. Trenutne promene u ekonomiji, medicinskoj terapiji, tehnologiji pa čak i osiguranju mogu uticati na način na koji individua vidi i odgovara na dostupnu medicinsku negu.[2]
Istorijska pozadina

Slika na zidu nađena u egipatskoj grobnici poznatoj kao “Lekarska grobnica”
Ljudi su oduvek tražili savete od onih koji su podedovali znanje i veštinu isceljivanja. Paleopatologija ispituje na osnovu istorijskih zapisa kako su se drevna društva nosila sa bolešću i epidemijama. Vladari su u Starom Egiptu plaćali lekare specijaliste u raznim oblastima. Imhotep je bio prvi doktor poznat po imenu. Živeo je oko 2650. g. pre n.e. i bio je savetnik kralju Zoseru u vreme kada je egipatska medicina dostigla značajan napredak. Među njegovim doprinosima medicini ističe se udžbenik o lečenju rana, slomljenih kostiju pa čak i tumora.[5]
Zaustavljanje širenja bolesti je bilo od najvećeg značaja za održavanje zdravog društva. Epidemija izbila za vreme Peloponeskog rata bila je zabeležena od strane Tukidida. Njegovim iskazima je pokazano kako faktori koji nisu povezani sa bolešću mogu imati uticaj na društvo. Atinjani su bili pod opsadom i skoncentrisani u gradu. Ovo je učinilo epidemiju još smrtonosnijom, a kada je ponestalo hrane, krah Atine bio je neizbežan. Bolest je napala ljude različite starosti, pola, nacionalnosti i 25% populacije je umrlo.[6]

Lekari u Antičkoj Grčkoj leče pacijenta 480–470 pre n.e.
Antički medicinski sistemi naglašavali su značaj gatanja i rituala u smanjivanju bolesti. Široko rasprostranjeni su takođe bili i planovi ishrane kao i zdrav način života. Za vreme vladavine dinastije Džou u Kini, doktori su predlagali vežbanje, meditaciju i umerenost u hrani i piću da bi se očuvalo zdravlje. Kinezi su usko povezivali zdravlje sa stanjem duhovnod bića. Zdravstveni režimi u Indiji je isticao oralno zdravlje kao najbolji metod za zdrav život. Talmudski kod je kreirao pravila zdravog života koja uključuju ritualsko čišćenje, povezivanje bolesti sa određenim životinjama i pravilnu ishranu. U antičkom elitna klasa bila je najviše odgovorna po pitanju zdravlja, kanalizacije i bolesti. Dobro zdravlje bilo je način da se sačuvaju od duhovnog prljanja i stoga je unapređivalo društveni status vladajuće klase, koja je sebe videla kao vrhunac civilizacije. Tokom kasnijeg Rimskog perioda, zdravlje i higijena niže klase bili su briga dokone klase, koja je novac donirala dobrovoljnim udruženjima, koja su se starala o običnim građanima. Nakon pada Rimskog carstva, lekari i oni koji su održavali javno zdravlje skoro su potpuno, da bi se nešto kasnije pojavili u Vizantijskom carstvu. Težnja da se zaustavi širenje mnogih bolesti, dovela je do smanjenja stope smrtnosti u celo zapadnom svetu, na šta je značajno uticala i kvalitetnija ishrana kao i ispravna i čista voda.[7]
Činjenica da je zdravlje briga cele države datira od Srednjeg veka. Nekoliko službi radilo je na održavanju čistoće grada, sprovođenju karantina pri epidemijama, kao i nadgledanju kanalizacionih sistema. Privatna udruženja takođe su imala ulogu u održavanju javnog zdravlja. Epidemije su bile razlog za većinu intervencija vlade. Cilj javnog zdravlja bio je u početku da se izbore sa epidemijama, a kasnije da se potpuno spreči njihov nastanak.[7] Bez obzira na to što se zdravlje u svetu generalno poboljšalo, i dalje postoji velika razlika između bogatih i siromašnih. Današnje društvo uglavnom tvrdi da su zdravstveni problemi individualno, a ne društveno pitanje.[8]
Ovo je bio preovlađujući pogled u kasnom 20. veku. Osamdesetih godina Crni izveštaj, objavljen u Velikoj Britaniji, koji se pobunio protiv ovog pogleda i naglasio da je koren problema materijalna situacija. Ovaj izveštaj je predložio sveobuhvatnu strategiju protiv siromaštva da bi se ova pitanja rešila. Kako je data strategija bila suprotna pogledima Konzervativne partije koja je tada bila na vlasti, nije se odmah sprovela u delo. Konzervativna partija je bila iskritikovana od strane Radničke partije zbog odbacivanja predloga Crnog izveštaja. To je omogućilo izlaganje Crnog izveštaja javnosti i njegovi argumenti su smatrani validnim objašnjenjm za nejednakost zdravlja. Pokrenuta je debata da li siromaštvo izaziva bolest ili bolest izaziva siromaštvo. Uskoro se umešala i Nacionalna služba za zdravlje, koje je podžala argumente o siromaštvu i nedovoljnom pristupu zdravstvenoj nezi. Takođe su istakli da naslednost ima više uticaja na zdravlje nego socijalna okolina, ali i da je istraživanje pokazalo da zaista postoji korelacija između socijalno-ekonomskih nejednakosti i bolesti..[9]
Metodologija
Sociologija zdravlja i bolesti se bazira na traženju šablona. Naučnici mogu da posmatraju različite bolesti kroz sociološki okvir. Pretežnost jedne bolesti kao i odgovor na nju varira od društva do društva. Kada se meri zastupljenost jedne bolesti, korisno je pogledati statistike i ankete. Zvanične statistike pokazuju broj ljudi koji se lečio, što znači da su oni želeli i bili u mogućnosti da koriste zdravstvene usluge. Sa druge strane ankete pružaju uvid u to kako ljudi rangiraju svoje zdravlje.[10]
U većini zemalja uglavnom se vode statistike mortaliteta, dok su statistike mordibiteta zanemarene, jer kada osoba umre, naglasak se stavlja na uzrok smrti, a ne na bolesti od kojih je bolovala tokom života. Ovo uzrokuje velika ograničenja u traženju šablonu bolesti, ali sociolozi se trude da analiziraju različita dokumenta da bi bolje analizirali zastupljenost jedne bolesti. Takođe, sociologija zdravlja i bolesti traži koleracije između stope mortaliteta i starosti, pola, okruženja individue i sličnih socijalnih faktora. Tako je dokazano da ljudi žive duže u razvijenim društvima, da vrlo mladi i vrlo stari ljudi najpodložniji bolesti i smrti, da žene žive duže od muškaraca iako se u toku života razboljevaju više od njih…[10]
Raskorak u zdravlju se pronalazi i između ljudi u različitim socijalnim klasama i različitog socijalnog porekla i u okviru istog društva, čak iaoko ono generalno stavlja naglasak na manje konzumiranje alkohola, manje pušenja, više vežbe i pravilniju ishranu. Ogroman broj dokumenata dokazuje da ovi faktori značajno utiču na zdravlje. Sociolozi se takođe slažu po tom pitanju, ali istovremeno vide značaj i u analiziranju kulturoloških faktora koji utiču na formiranje šablona. Ističu i industrijskozagađenje, zagađenje životne sredine, uslove na radnom mestu kao i stres kao značajne faktore.[10]
Socijalni faktori imaju značajnu ulogu i u daljem razvijanju bolesti. Studije epidemiologije pokazuju, na primer, da su želja za autonomijom i kontrolom, vitalni faktori u poreklu bolesti srca. Smanjenje poslovnih prilika i velike promene na radnom mestu dovode do niza zdravstvenih problema. Mnoge studije su pokazale da visina penziju može uzrokovati raskorak u stopi smrtnosti između penzionisanih muškaraca i žena različitog socijalno-ekonomskog statusa. Ove i mnoge slične studije su pokazale da postoji niz socioloških faktora koji utiču na zdravlje.[10]
Internacionalna perspektiva
Afrika
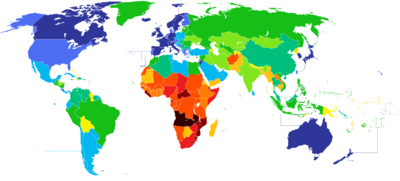
Utvrđen broj odraslih koji je u africi inficiran HIV-OM. Primećuje se da je broj obolelih znatno viši u Subsaharskoj Africi.
HIV/sida je vodeća bolest koja pogađa stanovništvo Afrike. Virus humane imunodeficijencije izaziva sidu, odnosno sindrom stečene imunideficijencije, stanje u kome imunski sistem počinje da otkazuje, što vodi do smrtonosne infekcije. Dve trećine stanovništva obolelog od side je skoncentrisano u Subsaharskoj Africi. Od kada je epidemija počela, umrlo je više od 5.000.000 Afrikanaca.[11] Ljudi koji pripadaju religijskim grupama i oni koji često i aktivno učestvuju u religijskim obredima, imaju najveću verovatnoću da se razbole od HIV-a. Postoje verovanja da se zaražen čovek može izlečiti seksualnim odnosom sa devicom.[12]

Sirocici oboleli od HIV
Zbog materijalnog stanja za lečenje HIVa se uglavnom koristi tretman lekovitim biljem. Ne zna se kakav efekat ovo ima po obolele niti od čega se sastoji, što je velika mana u borbi protiv HIV-a.[11]
Ekonomski HIV takođe ima negativne uticaje. Radna snaga polako nestaje zbog sve većeg broja obolelih i umrlih. Vlada zbog toga sa jedne strane ima sve manje prihode, a sa druge, sva raspoloživa sredstva mora da troši na zbrinjavanje zaraženih HIV-om.[11]
Veliki socijalni problem u Africi koji nastaje kao posledica HIV-a je tzv. “epidemija siročića”, koja je problem u celoj Africi. U većini slučajeva oba roditelja su zaražena. Zbog toga decu obično podižu babe i dede ili u ekstremnim slučajevima, deca vaspitavaju i podižu sama sebe. Da bi zbrinuli zaražene roditelje, deca moraju da preduzmu mnoge obaveze, pa čak i da rade za minimalne prihode. Ne samo da gube roditelje, ova deca gube i detinjstvo. Zbog mnogih obaveza deca napuštaju školu čime se povećava rizik za tinejdžersku trudnoću i mogućnost zaraze HIV-om. Najefikasniji način za smanjivanje broja siročića je da se spreči prenošenje HIV-a sa majke na dete po rođenju i edukacija dece o bolesti kada odrastu.[13]
Epidemija HIV-a smanjuje očekivani životni vek u Africi za oko 20 godina. Najveći broj ljudi umire između 20 i 49 godine.[11]
Azija
Zemlje Azije imaju neverovatne kontraste koji se ogledaju u različitim nacijama, bogatstvu i siromaštvu, tehnologiji i zdravstvenoj nezi, što uzrokuje različitosti između zdravlja i bolesti u različitim zemljama. Japan npr. ima treći najduži životni vek – 82. godine, dok Avganistan ima jenan od najkraćih- samo 44. godine.[14] Glavni zdravstveni problemi u Aziji su porođaj i zdravlje trudnica, HIV i sida, mentalne bolesti kao i sve starija populacija. Na ove probleme utiču mnogi socološki faktori kao što su religija i verovanje, nesavremeni načini lečenja kao i ekonomski statusstavovništva Azija.
Kao i ostatku sveta, Aziji preti moguća pandemija HIV-a i side. Vijetnam je dobar primer u kome društvo sve više pooštrava opreznost i informisanost o ovoj bolesti. Vijetnam je zemlja sa feudalnim i tradicionalnim korenima, koja sve više podleže globalizaciji, koja je doprinela ugrožavanju ustaljenih vresnosti, ali i širenju side. Naime pod uticajem Kine, Vijetnam je postao Konfučijansko društvo, u kome žene imaju manji značaj od muškaraca. Oni ne moraju biti seksualno odgovorni, dok žene, mahom neobrazovane i nesvesne rizika, ne preduzimaju nikakve mere, te doprinose širenju side, ali i drugihseksualno prenosivih bolesti.[15]

Različiti tipovi indonezijskih biljnih lekova
Konfučijanstvo je imalo jak uticaj na verovanje u Aziji vekovima, posebno u Kini, Japanu i Koreji, pa utiče i na to da li će ljudi upražnjavati redovnu medicinski negu ili ne. On je takođe odgovoran za formiranje negativnih stavova prema osobama sa invaliditetom. Prema Konfučijanstvu, osoba će ostati zdrava, ako živi pravilno i štiti se od bolesti, što znači da hendikepirana osoba nije živela kako reba i nije poštovala zdravlje. Zbog toga zaštita invalida uopšte ne postoji, kao ni način da mu se okruženje učini dostupnijim i prilagodljicijim.[16]
Mnogi tradicionalni načini lečenja uključuju šamanizam i biljne lekove, od kojih se mnogi daju ilegalno. Dugo je u razvijenim zemljama jedina dostupna terapija bila samo tradicionalna medicina i spiritualno lečenje. Sada vlade moraju biti obazrive i težiti da kreiraju zdravstvene polise koje drže ravnotežu između savremenog i tradicionalnog. .[17]Tako Indija teži da testira tradicionalne lekove i učini ih dostupnijim što većem broju ljudi i da tako tradiciju približi modernizaciji, uzimajući u obzir ekonomsku poziciju i kulturu svojih građana. [18]
U mnogim Azijskim zemljama porođaj se i dalje tretira tradicionalnim uverenjima i stavovima u zavisnosti od društva. U Pakistanu odluke o trudnoći i prenatalnoj nezi donosi svekrva. Majka i otac deteta će, u zavisnosti od obrazovanja, klase i finansijske situacije, odlučiti da li će se porođaj odigrati u bolnici, što se uglavnom izbegava, ili uz pomoć tradicionalnih babica i isceljitelja. Azija se zato trudi da tradicionalni metod zameni zapadnjačkim, kako bi se poboljšalo zdravlje majke i bebe, kao i povećao broj živorođene dece.[19]
Australija
Na šablone zdravlja u Australiji, koja uključije i Pacifička ostrva, mnogo je uticala evropska kolonizacija. Dok domorodačka mediicinska verovanja nisu preterano relevantna, tradicionalne ideje lečenja, i dalje imaju uticaja na mnogim ostrvima..[20] Nagla urbanizacija Australije dovela je do epidemije tifusne groznice i kuge. Stoga je pitanje javnog zdravlja podignuto na profesionalniji nivo još krajem 19. veka, da bi se kontrolisale ove, ali i druge bolesti. Od tada se zdravstveni sistem ne razlikuje mnogo od zapadnjačkih zemalja i glavni kulturološki faktori koji pogađaju zdravstvenu negu su političke ideologije partija i kontrolisanje od strane vlade.[20]
Ishrana je takođe postala jako izmenjena urbanizacijom. Nakon nje došlo je do značajnog povećanja proteina i masti, pa su stanovnici bogatijih oblasti oboljevali od izuzetno velikog stepenagojaznosti, dijabetesa tipa 2 i kardiovaskularnih bolesti. Siromašnije oblasti su nasuprot nastavile da pate od neuhranjenosti i malarije.[21]
Evropa
Najveće napore da se unapredi zdravlje u Evropi čini Svetska zdravstvena organizacija. Cilj je da se poboljša zdravlje siromašnih i naroda niže klase tako što će se promovisati zdrav životni stil kroz životnu sredinu, ekonomiju, sociologiju kao i da se obezbedi zdravstvena nega. Uopšteno, zdravlje Evropljana je najbolje u poređenju sa ostatkom sveta. Očekivani životni vek je 78 godina u zemljama EU, ali je u Rusiji 67 godina, a u balkanskim zemljama 73, tako da ipak postoji razlika u zavisnosti od države. Evropa vidi povećanje HIV-a i side u istočnim zemljama zbog sve gore materijalne situacije.[22] Takođe su aktuelne i kardiovaskularne bolesti, rak i dijabetes. Svetska zdravstvena organizacija tvrdi da je socioekonomski status ima važan uticaj na bolesti. Ljudi iz siromašnijih slojeva, kao i maldi, su rizična grupa zbog korišćenja duvana, alkohola i droge.[22] Vlade se dosta materijalno angažuju kada je u ppitanju zdravlje, kroz kontrolisanje zdravstvenih ustanova, zdravstveno osiguranje i socijalne programe. Skoro i da ne postoji tradicionalna ili religijska medicina. Hipertenzija se dosta istražuje jer dovodi dosrčanog udara i koronarnih bolesti srca.[23]
Mnogi Evropljani će međutim, rađe sami pokušati da izleče neku bolest, nego potražiti stručnu medicinsku pomoć.[24] Finska je analizirala svakodnevne bolesti: grip, bakterijsku upalu i ukočenost mišića, pri čemu se fokusirala na traženje razloga za odlazak lekaru. Otkriveno je 5 razloga, kada ljudi zatraže stručnu pomoć:
- pojava psihičke krize
- pojavljivanje smetnji u socijalnim i ličnim odnosima
- pojavljivanje smetnji u glasovnim i fizičkim sposobnostima
- izbegavanje od strane drugih ljudi
- predugo trajanje simptoma bolesti;
Ova ispitivanja objašnjavaju proces formiranja medicinske kulture, značaj bolesti i zdravlja pojedinih naroda, kao i odnos između pacijenta i lekara.”[24]
Reference
- Jump up↑Timmermans, Stefan & Steven Haas. Towards a sociology of disease. Sociology of Health and Illness, Vol. 30, No. 5. pp. 659-676: 2008
- ↑ Jump up to:2,02,1 Conrad, Peter (2008). The Sociology of Health and Illness Critical Perspectives. Macmillan Publishers. pp. 1–55. ISBN 978-1-4292-0558-0.
- Jump up↑White, Kevin (2002). An introduction to the sociology of health and illness. SAGE Publishing. pp. 4–5. ISBN 978-0-7619-6400-1.
- Jump up↑pdf „HIV and AIDS estimates and data”. World Health Organization. 2007. pp. 214–233. Pristupljeno Dec 2009.
- Jump up↑Saari, Peggy. “Medicine And Disease – Who Was The First Doctor In History?.” History Fact Finder. Ed. Julie L. Carnagie. UXL-GALE, 2001. eNotes.com. 2006. 2 Nov, 2009eNotes
- Jump up↑Littman, Robert J. (2009). The Plague of Athens: Epidemiology and Paleopathology. Mount Sinai Journal of Medicine, Vol. 76. pp. 456-467.
- ↑ Jump up to:7,07,1 Porter, Dorothy (1999). Health, Civilization, and the state a history of public health from ancient to modern times. New York NY: Routledge. ISBN 978-0-415-12244-3.
- Jump up↑Lindemann, Mary (1999). Medicine and Society in Early Modern Europe. Cambridge: Cambridge University Press. pp. 155–159. ISBN 978-0-521-41254-4.
- Jump up↑Taylor, Steve; Field, David; David Field (2007). Sociology of Health and Health Care. Oxford, England: Wiley-Blackwell.ISBN 978-1-4051-5172-6.
- ↑ Jump up to:10,010,1 10,2 10,3 Marshall, Gordon. “Health and illness, sociology of.” A Dictionary of Sociology. 1998. Encyclopedia.com. 30 Nov. 2009 <http://www.encyclopedia.com>.
- ↑ Jump up to:11,011,1 11,2 11,3 Fredrickson J, & Kanabus, A. Impact of HIV/AIDS on Africa. retrieved Nov. 2009 fromhttp://www.avert.org/aids-impact-africa.htm
- Jump up↑Babb, DA. (2007) Use of traditional medicine by HIV infected individuals. Psycho Health Med. 12, 314-320.
- Jump up↑Epidemics: Malaria, AIDS, Other Disease: Post-colonial Africa. (2004). In Encyclopedia of African History. Retrieved Nov. 2009 fromhttp://www.credoreference.com/entry/routafricanhistory/epidemics_malaria_aids_other_disease_postcolonial_africa
- Jump up↑„Country Comparison:: Life Expectancy at Birth”. CIA- the World Factbook. Central Intelligence Agency. 2009. Pristupljeno Nov 5, 2009.
- Jump up↑Micollier, Evelyne (2004). Sexual cultures in East Asia the social construction of sexuality and sexual risk in a time of AIDS. London: Routledge. pp. 98–101. ISBN 978-0-415-30871-7.
- Jump up↑Powers, John. „The Spread of Confucianism”. Pristupljeno Dec 1, 2009.
- Jump up↑Connor, Linda; Samuel, Geoffrey; Geoffrey Samuel (2001).Healing powers and modernity traditional medicine, shamanism, and science in Asian societies. Westport, Connecticut: Greenwood Publishing Group. pp. 3–4.ISBN 978-0-89789-715-0.
- Jump up↑Packer, Lester; Ong, Choon Nam; Halliwell, Barry; Choon Nam Ong and Barry Halliwell (2004). Herbal and traditional medicine molecular aspects of health. CRC Press. pp. 2–5.ISBN 978-0-8247-5436-5.
- Jump up↑Rozario, Santi; Samuel, Geoffrey; Geoffrey Samuel (2002).the Daughters of Hariti childbirth and female healers in South and Southeast Asia. London: Routledge. pp. 1–2.ISBN 978-0-415-27792-1.
- ↑ Jump up to:20,020,1 Lewis, Milton James; Macpherson, Kerrie L.; Kerrie L. Macpherson (2007). Public health in Asia and the Pacific historical and comparative perspectives. London: Routledge. pp. 222–235. ISBN 978-0-415-35962-7.
- Jump up↑Ohtsuka, Ryutaro; Ulijaszek, Stanley J.; Stanley J. Ulijaszek (2007). Health change in the Asia-Pacific region biocultural and epidemiological approaches. Cambridge University Press. pp. 4, 7–9, 136. ISBN 978-0-521-83792-7.
- ↑ Jump up to:22,022,1 Nosikov, Anatoliy (2002). The European Health Report 2002 (Report). World Health Organization Regional Office Europe.
- Jump up↑Morgan, Myfanwy (1988). Managing hypertension: beliefs and responses to medication among cultural groups. Sociology of Health & Illness, Vol. 10, No. 4
- ↑ Jump up to:24,024,1 Punamaki, Raija-Leena (1995). Reasons for consultation and explanations of illness among Finnish primary-care patients. Sociology of Health & Illness, Vol. 17, No. 1